介護崩壊、2025年に日本で起きると言われているのはなぜ?

この記事はプロモーションが含まれます。
2025年、日本の介護現場が「崩壊する」と警鐘が鳴らされています。その理由は、急激に進む高齢化による介護需要の増加と、それに対して著しく不足している介護人材、そして財政のひっ迫にあります。特に、2025年には「団塊の世代」が後期高齢者(75歳以上)に突入し、これまでの介護サービスの仕組みが限界を迎えると予測されています。厚生労働省のデータによれば、2040年には介護職員が69万人も不足する見通しですが、その前兆はすでに2025年から現れ始めるとされています。
本記事では、介護崩壊とは何か、その原因となる日本の介護保険制度の現状、国の政策の矛盾、そして人材不足の深刻さについて、政府や厚生労働省の公表データをもとに詳しく解説します。今、私たちが何を考え、どう行動するべきなのか――そのヒントをお伝えします。
介護崩壊とは?
「介護崩壊」とは、介護サービスの提供が機能不全に陥り、必要な介護を受けられない高齢者が増加する事態を指します。これは、介護人材の不足、財政的な逼迫、施設・在宅サービスの逼迫などが重なった結果として発生します。特に2025年は、いわゆる「団塊の世代」が75歳以上となる年であり、日本の介護システムにとって大きな転換点となることが予測されています。厚生労働省も「2025年問題」として、この年を境に介護需要が急増し、制度の維持が困難になることを警告しています。
「介護崩壊」が現実化した場合に想定される具体的な影響と、その内容を整理すると、以下のようなことが挙げられます。
| 分野・状況 | 具体的に起きること |
|---|---|
| 利用者への影響 | ・必要なサービスを受けられない ・待機者が増え在宅介護を余儀なくされる ・介護の質が低下し、事故や虐待リスクが増加 |
| 家族への影響 | ・家族介護の負担増大 ・仕事と介護の両立が困難になり、離職や収入減の可能性 ・「介護離職」や「介護疲れ」による精神的・身体的負担 |
| 介護施設・事業者への影響 | ・人手不足により運営困難、倒産・廃業が増加 ・サービス縮小・提供停止 ・職員の過重労働や離職が続発 |
| 介護職員への影響 | ・労働環境の悪化(長時間労働・低賃金) ・モチベーション低下、精神疾患やバーンアウトのリスク増 ・新規就職希望者が減少し、悪循環が加速 |
| 医療分野への波及 | ・介護を受けられない高齢者が病院に流入し、医療機関がひっ迫 ・医療費増加と医療崩壊のリスク |
| 地域社会への影響 | ・地域包括ケアの破綻 ・地域での支え合いが難しくなり、孤独死やネグレクトの増加 ・高齢者の生活不安が拡大 |
| 経済への影響 | ・介護離職による労働力人口の減少 ・社会保障費増加により国家財政が圧迫 ・成長産業への人材供給不足と経済成長の停滞 |
| 社会全体の影響 | ・「介護崩壊」が「少子高齢化の負のスパイラル」を加速 ・介護・福祉への信頼喪失と社会不安の増大 |
現在でも地域によっては介護が十分に受けられない介護難民が発生していると言われていますが、介護崩壊が起きるとこのようなことが頻繁に起きることが想定されます。

介護保険の財源
介護保険の財源は、半分が介護保険料(1号保険料、2号保険料)、残りの半分が国庫・都道府県・市町村という内訳となっています。原則、このような負担割合になるように介護保険事業計画で被保険者から徴収する保険料を値上げしていってるという状態です。
また、根本的な解決ではなく見た目上のごまかしですが、財源不足を回避するために、軽度者(要支援1・2など)向けのサービスは、市町村が柔軟的に決められるサービスの方が望ましいという言い分で市町村主体の「総合事業」に移行し、国の保険給付から外れています。
| 財源区分 | 負担割合 | 説明 |
|---|---|---|
| 保険料(50%) | 50% | 被保険者から徴収する保険料。現役世代(40〜64歳)と高齢者(65歳以上)で構成される。 |
| 第1号保険料(65歳以上) | 約23% | 65歳以上の高齢者が納める介護保険料。所得に応じて負担が異なる。 |
| 第2号保険料(40〜64歳) | 約27% | 40〜64歳の現役世代が医療保険とともに支払う介護保険料。 |
| 公費(税金)(50%) | 50% | 税金による公的負担。国・都道府県・市町村で負担割合が決まっている。 |
| 国庫負担 | 25% | 国が負担する割合。制度全体の1/4を支える。 |
| 都道府県負担 | 12.5% | 都道府県が負担。地域ごとの介護サービスに対する財政的支援を行う。 |
| 市町村負担 | 12.5% | 市町村が負担。地域包括ケアの推進など、現場での介護サービスを支える重要な役割を担う。 |
第1号被保険者は、要介護認定を受けた場合、介護サービスの給付対象になります。また、65歳以上は「老化が原因の病気や障害」で要介護状態になった場合にサービスを利用できます。
第2号被保険者は、加齢による16種類の特定疾病(例:初老期認知症、脳血管疾患など)が原因で要介護認定を受けた場合に限り、サービスを利用できます。

2025年はお年寄り1人を若者1.9人で支える?

「生産年齢人口(15〜64歳)」と「高齢者人口(65歳以上)」の比率を示したもので、高齢者1人を支える現役世代の人数、つまり「従属人口比率」や「老年扶養比率」に関する表現のひとつです。
1950年(高度経済成長期以前)
高齢者1人を現役世代 12人 で支えていました。
2020年(令和2年国勢調査)
高齢者1人を現役世代 2.1人 で支えている状態でした。
2025年(予測:内閣府「高齢社会白書」より)
高齢者1人を現役世代約1.9人で支える という予測が出ています。
これは、65歳以上人口の増加と、生産年齢人口の減少が主因です。
数字の背景
日本の高齢者(65歳以上)の割合は、2025年に約30% に達すると予測されています。
生産年齢人口は減少し続け、2025年時点で総人口の約59% になるとされています。
この構造によって「1.9人で1人を支える社会」になるというわけです。ただし、「1人を1.9人で支える」というのはあくまで「人口構造の比率」であり、現役世代が実際にその人数分の経済的負担を負っているわけではありません。しかし、年金、医療、介護といった社会保障負担の増加が、現役世代の経済的・労働的負担として重くのしかかってくる構造は否定できません。
2040年には、さらに深刻化し、「高齢者1人を1.5人程度で支える」との予測もあるため、今後ますます制度設計や負担の公平性が問われる時代に入っていきます。
現在の介護保険で提供される過剰サービス
介護保険制度では、高齢者一人ひとりのニーズに応じたサービス提供が求められています。しかし、そのためにケアマネジャーが一人ひとりの要介護者に合わせてニーズにあった生活のケアプランを立ててサービスが提供されますが、高齢者の希望に合わせて一人一人の自宅に行って食事を作ったり掃除をしたりといったことまで行っている現状があり、過剰なサービス提供が制度の持続可能性を脅かす要因となっています。
国が強引に進める質の向上
政府は、介護サービスの質の向上を目指し、さまざまな施策を導入しています。介護保険が発足した2000年から、介護保険の制度や報酬の改定は何度も行われていますが、基本的に質の低下を前面に出すようなことはなく、物価の上昇などに対して介護報酬を連動させてあげていくということもできず、そのような中で質の向上という言葉を多用して事務作業や人員面の強化を求め続けてきました。これらの施策が現場の負担を増加させ、過剰なサービス提供につながっています。
国としては社会保障を手厚くしたいという思惑は分かりますが、社会保障であるので健康で文化的な最低限度の生活というラインに一旦線引きした制度に見直し、介護保険事業を行う事業者にも余計な事務負担や本来の業務以外の社会貢献的な部分まで求め続けることを一旦排除する必要があります。また、国としては外国人労働者の積極的な受け入れということを行いつつ、介護職員のスキルアップや専門性の向上を求めています。しかし、これには追加のコストが発生し、事業者の負担が増加しています。
全ての要介護者の人権を無条件に尊重し、できるだけ希望を叶え続けるという理念は大切ですが、介護崩壊を防ぐためには要介護者にある程度均一な介護サービスを提供する必要もあり、全ての人権やプライバシーを完全に守って質の向上をしている状態では、結果として働く人側の権利が軽視されてしまい、十分な報酬も得られない状態で貢献し続けるような構造になってしまい、継続できずに崩壊していくことになります。
地域包括ケアシステムの推進と矛盾
地域包括ケアシステムは、高齢者が住み慣れた地域で生活を続けられるよう支援することを目的としています。しかし、国としてはもともと「サービス付き高齢者向け住宅」のような形を地域包括ケアシステムの理想的な形として示してきました。事業者の努力もありサービス付き高齢者向け住宅の形式は広まっていますが、実際に広まってくるとはしごを外して「中立性を保てていなくて不適切に利益を得ている」というような指摘を行い、介護報酬を調整して利益を出しにくいモデルに変えてしまいました。

また、地域包括ケアシステムを進める中で自宅への訪問介護なども要となる事業形態ですが、このような事業に対しても介護報酬を下げてつぶしにかかっています。
厚生労働省の言い分では、地域ごとの資源や人材の差により、サービス提供の質や量にばらつきが生じている、などという当たり障りのない表現でいろいろ切り抜けていますが、本質的には地域包括ケアシステムという構想は、当初にが描いたようにはうまくいかず失策(無理があった)だったため、方向転換をしなくてはならないということを認めて、再度国民や事業者たちに説明し理解を得ていく必要があります。2025年現在、すでに地域包括ケアシステムの構想に基づいているようなサービスに関しては、提供が困難な地域も出てきています。国が掲げる理想としては、国民が住み慣れた地域で最後まで生活するということはとても素晴らしいことだと思いますし、そのように望む人に家族などの支援者がいたり、金銭的に余裕がありお金を払って望む生活を手に入れるということは全く否定しません。

個別ケア、一人ひとりの望む生活という理想の限界
個別ケアは理想的なアプローチですが、現実的には人材や資源の制約があり、全ての利用者に最適なサービスを提供することは困難です。従来、国や行政機関が行う事業は、自ら情報を収集したり、役所に行ってどんな制度があるか確認したりしなければ得られないようなものでしたが、介護保険制度では、専門の介護支援専門員が担当につき、一人一人の状況に合わせてケアプランを組んで事業者との調整までしてくれるという仕組みが取り入れられています。

自分で考えたり動いたりすることができない要介護者にとってはそのようなことが必要なこともありますが、介護保険だけが普通ではないぐらい手厚く、社会保障をとことん享受できるように作られています。月に1回は要介護者と面談して困っていることがないか確認するなど、この辺りも無理がありますし、困っていると言われれば一応アセスメントをして必要なサービスをまた追加するなど、社会保障が膨らみ続ける仕組みが取り入れられてしまっています。ケアマネジャーとしては、利用者の希望があれば動かなくてはいけないですし、制度があるならば伝えなければならないので、結果として区分支給限度額の限界まで介護保険サービスを目いっぱい使い、望む生活に近い状態を実現するというのが一般的になってしまっています。

介護報酬と事業者の利益率
介護報酬は、介護事業者の経営を支える重要な要素ですが、近年は報酬の抑制が続いています。以下は、厚生労働省が公表している介護事業者の平均利益率です。
| 年度 | 介護事業者の平均利益率(%) |
|---|---|
| 2015 | 3.5% |
| 2020 | 2.1% |
| 2025 (予測) | 1.0% |
利益率の低下は、事業者の経営悪化を意味し、結果としてサービスの縮小や人員削減につながります。
適正な介護従事者の数と介護人材不足の現状
介護業界では深刻な人材不足が進行しています。厚生労働省の予測によれば、2040年には介護職員が約69万人不足するとされています。
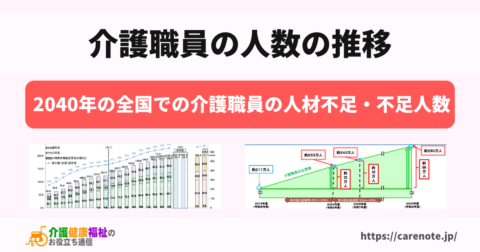
衰退する日本で社会保障分野の人材が労働者の約15%に
日本の総労働人口は減少傾向にあり、2040年には介護を含む社会保障分野で働く労働者の割合が15%近くになると予測されています。これにより、他の産業への人材供給が滞る可能性を示唆しており、経済全体への影響も懸念されます。
介護以外の成長産業にも人材を投じないと国自体が亡ぶ
介護業界に人材が集中しすぎることで、ITや製造業、建設などの他の成長産業が人材不足に陥る可能性があります。結果として、日本全体の経済成長が停滞し、社会保障制度の維持が困難になるリスクがあります。言い方が悪いですが、死にゆく人たちの介護や医療という部分に人材と費用をかけすぎると、これから成長する分野への投資が停滞して、将来の日本がどんどん衰退することになるということです。
介護崩壊を防ぐためにはまず国が質の低下を受け入れることが必要
介護崩壊を防ぐためには、まず国が介護の質の低下を受け入れ、それを国民も納得する形で落としどころを見つけることです。
- 介護の質の向上をすべきという論調をやめ、国主導で効率化を阻んでいる姿勢を見直す
- 制度を緩和し、効率化に対して介護報酬の引き上げを行い、事業者の経営を安定化させる
- 地域包括ケアシステムの実現可能性を再検討し、現実的な制度設計を行う
- 他の成長産業への適切な人材配置を考慮し、バランスの取れた経済政策を実施する
社会保障の分野にいる有識者たちは、自分たちの経済的安定を守るために、ポジショントークとして介護報酬の引き上げをすることや、介護職員の処遇を改善することなどを提言しています。国としても現在のサービス水準を落とさないで超高齢社会を乗り切るにはどうしたらよいかというような前提になっていますが、それは無理な話です。世の中には社会保障以外の産業もたくさんあり、内輪だけで成長が少ない社会保障に過剰な人材と費用をかけているうちに、世界からは取り残されて発展途上国になってしまいます。
根本的なところを言えば、介護では「質の低下」と「効率化」をできるよう、最低限のルールだけを決めて、制度を大きく緩和することが必要です。厚生労働省も介護事業者の効率化に対して補助金を出したりしていますが、その効率化を阻んでいる原因は厚生労働省の制度であることを直視しなくてはなりません。
今までの介護保険では、一人ひとりにオーダーメイドに近い介護保険サービスが提供されていましたが、これからは最低限の規格は保った状態で多くの人に薄利多売をすることが介護崩壊を避けるための方法です。
まとめ
2025年の「介護崩壊」は、介護人材の不足、介護保険財政の悪化、過剰なサービス提供の矛盾、事業者の経営悪化などが重なって発生する可能性があります。介護制度の持続可能性を確保するためには、国全体として介護のあり方を再考し、質の低下を受け入れながらも、現実的な制度運営を行うことが求められます。


